Wie entwickelt sich der Life Science Standort Mittelhessen?
Der VDI Mittelhessen und das Regionalmanagement Mittelhessen laden am 20. März 2025 auf die High-Tech Messe W3+ Fair in Wetzlar ein. Diskutieren Sie mit, über die Bedeutung der Schlüsselbranche Life Science für den Standort.
Das vollständige Programm und Anmeldung finden Sie hier.
Healthcare-Storys
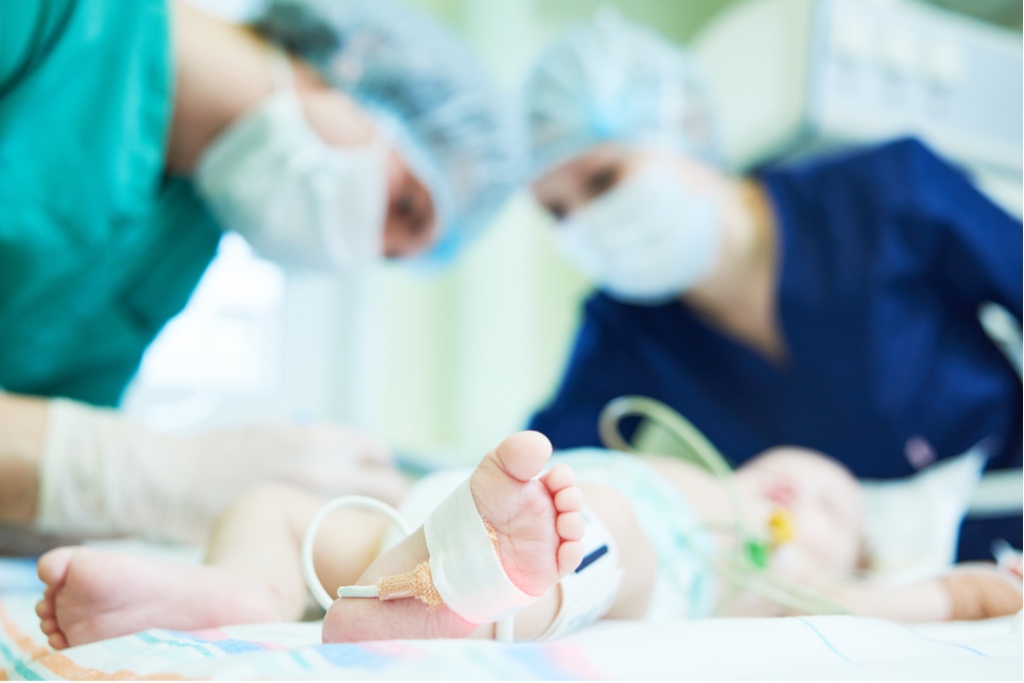
Ob zu früh geboren, frisch operiert oder krank: Manche Neugeborene beginnen ihr Leben auf der Intensivstation und müssen beatmet werden. Ein Verbundprojekt entwickelt speziell für diese Kinder ein neues Beatmungsgerät.
Artikel lesen
Prof. Dr. Katharina Krause ist seit fast 10 Jahren Präsidentin der Philipps-Universität Marburg. Hier spricht sie über die Besonderheiten Marburgs und warum junge Forscher die Stadt zu schätzen wissen.
Artikel lesen
Multiresistente Keime werden gefährlich, wenn sie über Wunden in den Körper eindringen und eine Infektion auslösen. Forscher aus Gießen wollen die Erreger verstehen und dadurch ihre Ausbreitung verhindern.
Artikel lesen
Prof. Dr. Joybrato Mukherjee, der Präsident der Justus-Liebig-Universität Giessen, spricht über Spitzenforschung und exzellente Wissenschaft sowie die aktuellen Herausforderungen in der Medizin.
Artikel lesen
Prof. Dr. Harald Renz ist ärztlicher Geschäftsführer der Uniklinik Marburg und weiß als Labormediziner ganz genau wie wichtig individualisierte klinische Diagnostik ist.
Artikel lesen
Prof. Dr. Ralph Schermuly ist Experte auf dem Gebiet der Pulmonalen Hypertonie an der Universität Giessen. Im Interview berichtet er über zahlreiche Forschungsansätze, um die Krankheit besser zu verstehen.
Artikel lesen
SPANNENDE STORY? INNOVATIVER SERVICE?
Wir bringen Ihren Content auf den Blog für die Medizinwirtschaft in Mittelhessen.
Kontaktieren Sie uns.